при Ахалазия това е много рядко заболяване, което може да накара засегнатия да създаде доста оплаквания. Лекарят говори за ахалазия, когато има нарушение в кухи органи с оклузивна функция.
Какво е ахалазия?

Терминът ахалазия се използва за описание на смущение в преминаването на храната в хранопровода. Заболяването се проявява основно чрез нарушения в преглъщането, които обикновено се влошават с напредването на болестта. Поради тази причина ахалазията се разделя на три етапа: етап I (хипермотилна форма), етап II (хипомотилна форма) и етап III (амотилна форма).
По честота болестта се среща много рядко. Само 1 на 100 000 души развиват ахалзия. Не се определя от възрастта и пола. Всеки на възраст между 20 и 40 години теоретично може да страда от това заболяване.
каузи
Причините за заболяването все още не могат да бъдат посочени. Медицината разделя болестта на първична и вторична ахалазия. Смята се обаче, че това е автоимунно заболяване. Например при някои пациенти с първична ахалазия могат да бъдат открити определени антитела, които имат отрицателен ефект върху вегетативната нервна система.
Предполага се също, че патогени като вируси на морбили, варицело-зостер вируси или човешки папиломавируси могат да бъдат причина за заболяване. Наследствените и психологическите фактори също могат да играят роля. Като цяло, дегенерацията на нервните клетки в минерния плексус на Auerbach е отговорна за дисфункцията на хранопровода. Възпалителните реакции често подкрепят дегенерацията.
Вторичната ахалазия може да бъде резултат от карцином или болест на Шагас, което е често срещано в тропиците. Гастроентеритът и различни други заболявания, свързани с храносмилателния тракт, също могат да бъдат причина за вторична ахалазия.
Можете да намерите лекарствата си тук
➔ Лекарства срещу киселини и подуване на коремаСимптоми, заболявания и признаци
Една дисфункция на хранопровода може да причини различни симптоми. Разстройствата на гълтането и болката в хранопровода са типични. Понякога болката се излъчва в гърдите и води до увеличаване на дискомфорта. Ахалазията води и до оригване на несмилаема храна, което е свързано с киселини и гадене.
В началото заболяването причинява леки затруднения при преглъщане, които се проявяват особено при твърда храна: Засегнатият човек има чувството, че храната е заседнала в гърлото. С напредването на заболяването е трудно засегнатите да приемат течна храна. Това може да доведе до симптоми на дефицит, които се проявяват под формата на замаяност и умора.
В допълнение, остатъците от храна могат да попаднат в дихателните пътища и да причинят други симптоми, като пневмония. Често функционално разстройство на хранопровода се проявява чрез неволна, най-вече болка, наподобяваща спазми зад гърдата, която наподобява сърдечни проблеми. В дългосрочен план ахалазията води до загуба на тегло.
Външно заболяването се проявява предимно в характерните симптоми, т.е. бледа кожа, хлътнали гнезда на очите и повишено изпотяване. Гласът на засегнатия обикновено е дрезгав и крехък, което може да създаде впечатление за настинка. В тежки случаи може да има временна загуба на глас.
Диагноза и курс
Диагнозата на ахалазия обикновено се извършва в ранните етапи с измерване на налягане (манометрия), което се провежда в няколко участъка на хранопровода. По този начин може да се определи недостатъчното отваряне (релаксация) на долния езофагеален сфинктер.
Освен това обикновено има нарушение на помпената функция на хранопровода. В късните стадии на заболяването на пациента се дава бариева каша (контрастна поглъщаща се каша). След това откритията могат да бъдат направени чрез рентгеново изследване. Рутинната диагностика включва също ендоскопия на горния храносмилателен тракт или гастроскопия, така че да се изключат други причини за заболяването.
Заболяването обикновено преминава през трите етапа. Хипермотилната форма на ахалазия се характеризира с това, че хранопроводът все още е функционален. Въпреки това той се опитва да изпомпва срещу високото налягане в долния сфинктер - входа на стомаха - и действа свръхактивно в процеса.Ако заболяването се промени в хипомотилната форма, мускулите на хранопровода са на път да станат мудни, което се дължи на разширяването на хранопровода. В амотилната форма, крайния стадий на заболяването, хранопроводът е, така да се каже, дефектен и виси като отпуснат мускул в горната част на гръдния кош.
Често може да се наблюдава масивна загуба на тегло при засегнатите пациенти поради значителното затруднено преглъщане с напредването на заболяването. Общият курс на ахалазия обикновено е много различен и може да бъде много бърз или дори пълзящ. Лечението е важно и в двата случая, тъй като в противен случай ситуацията ще се влоши.
Усложнения
Ахалазията може да причини различни усложнения. Ако лечението не се проведе или ако се извърши твърде късно, хранопроводът първоначално ще се разшири. В крайни случаи това може да доведе до така наречения мегаезофаг. Химията вече не може да се транспортира до стомаха и се появяват възпаления и други усложнения.
Характерно за мегаезофаг е повишена оригване, суха кашлица, дрезгавост и пневмония в следващия курс. Самата ахалазия също увеличава риска от рак на хранопровода и неговите индивидуални последици. Цялостното лечение може значително да намали риска от подобни усложнения, но затрудненото преглъщане често продължава години.
Това поставя значително напрежение на цялото гърло, което може да доведе до инфекции и болка при хранене, но и до претоварване на имунната система. В по-малко тежки случаи, претоварена имунна система може да доведе до умора и умора; в тежки случаи от него се развиват хронични заболявания и трайно увреждане на вътрешните органи. При лечението на ахалазия са възможни алергични реакции, възпаления и други типични усложнения, но обикновено симптомите се облекчават без усложнения.
Кога трябва да отидете на лекар?
При съмнение за ахалазия във всеки случай е необходима медицинска помощ. Посещението на лекар е особено спешно, ако типичните симптоми и признаци продължават за по-дълъг период от време и се увеличават интензивността и продължителността с течение на времето. Така че, при постоянна загуба на тегло или постоянна оригване, трябва бързо да се консултирате с лекар. Ако се добавят симптоми като суха кашлица, дрезгавост и болки в гърлото, може вече да има така наречения мегаезофаг, който трябва да се лекува незабавно.
Болката при хранене и инфекции в устата и гърлото показват, че ахалазията вече е в напреднал стадий. В този случай трябва да се прегледа лекар възможно най-скоро, за да се избегне хронично развитие на заболяването. По принцип ахалазията трябва винаги да се изяснява и да се лекува медикаментозно. Следователно при първото съмнение за сериозно заболяване трябва да се направи консултация с лекар. Пациентите в риск трябва да имат явни симптоми, изяснени незабавно от специалист.
Лекари и терапевти във вашия район
Лечение и терапия
Лечението на ахалазия винаги се провежда с цел разширяване на входната порта на стомаха. За това са възможни консервативни, интервенционни и хирургични терапии.
В случай на консервативно лечение с медикаменти се използват средства, които намаляват мускулното напрежение в хранопровода. Въпреки това, тъй като употребата на лекарства има само незначително влияние върху симптомите на заболяването, методът на консервативната терапия обикновено се избира само в етап I на заболяването и само ако засегнатите пациенти не могат да бъдат лекувани интервенционално или хирургично.
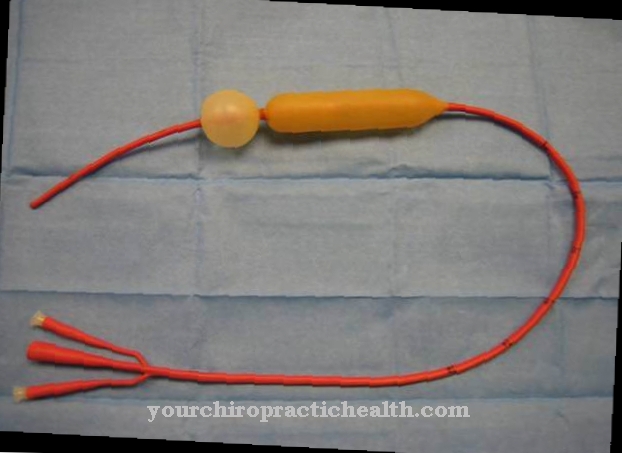
Методите за интервенционална терапия включват балонна дилатация и инжектиране на ботулинов токсин (BTX). И двата метода на лечение се извършват с помощта на гастроскопия и следователно не изискват операция. С дилатация на балон се вкарва балон до стеснения вход на стомаха и там, така да се каже, "издухан". При този метод на лечение обаче съществува и рискът много или дори всички слоеве на хранопровода да бъдат унищожени. Тази процедура също може да причини животозастрашаващо възпаление. Лечението обикновено трябва да се повтори след около една до пет години.
Инжектирането на ботулинов токсин вече се е превърнало в стандартно лечение. В този случай във входа на стомаха се инжектира средство, което отпуска мускула. В краткосрочен и средносрочен план терапевтичните успехи определено са положителни, но все още не в дългосрочен план.
Разделянето на мускулите, миотомията на Хеллер, се е доказало като хирургичен метод на лечение. Като правило се използва така наречената "отворена" хирургична процедура, т.е. коремният разрез. При разрез на корема дългосрочните резултати обикновено са по-добри, отколкото при по-нежната лапароскопска техника. Операцията върху мускулите на входа на стомаха обикновено е най-успешният метод за лечение в дългосрочен план.
Прогноза и прогноза
Ахалазия е хронично заболяване, при което може да се изключи спонтанно изцеление. Ако болестта не се лекува, типичните затруднения при преглъщане обикновено се увеличават. В по-късния ход на заболяването хранопроводът постепенно се разширява, което в крайна сметка може да доведе до мегаезофаг и тежки заболявания на белите дробове и хранопровода.
Ако обаче се поставят диагноза и лечение в ранните етапи на ахалазия, прогнозата е положителна. С помощта на съвременни лекарства и терапевтични мерки обикновено симптомите могат да бъдат облекчени достатъчно. Операция може да противодейства на отслабването на хранопровода и остро да облекчи симптомите. В най-добрия случай ахалазията не прогресира допълнително след успешно лечение или поне може да бъде добре контролирана с помощта на терапевтични мерки и различни лекарства.
Тъй като генетичните фактори са отговорни за развитието на ахалазия, понякога вариантът е пренатален преглед. Това означава, че ахалазията може да се лекува малко след раждането. Болните бебета и малките деца имат перспективата за операция на хранопровода и в повечето случаи правят пълно възстановяване.
Можете да намерите лекарствата си тук
➔ Лекарства срещу киселини и подуване на коремапредотвратяване
Тъй като точната причина за ахалазия все още не е открита, не е известна ефективна превенция. Чрез употребата на никотин и алкохол обаче могат да се избегнат странични ефекти като езофагит. По принцип лекарите препоръчват редовно проследяване чрез ендоскопия след успешно лечение на ахалазия. Това е единственият начин да се идентифицират възможните късни ефекти като рак на хранопровода в ранните етапи.
Aftercare
По правило последващото лечение не е възможно при ахалазия. Заболяването трябва да се лекува от лекар, тъй като не се лекува и обикновено симптомите се влошават. Пациентът зависи най-вече от приема на лекарства.
Те трябва да се приемат редовно, въпреки че трябва да се вземат предвид и взаимодействията с други лекарства. Засегнатото лице също трябва да избягва приема на никотин и алкохол, ако е възможно. Като цяло здравословният начин на живот със здравословна диета има положителен ефект върху по-нататъшния ход на заболяването.
Не са редки случаите, когато ахалазията се лекува с операция. Засегнатото лице трябва да почива след процедурата и да се грижи за тялото. По този начин трябва да се избягват усилени занимания или спортни занимания. Освен това стомахът на пациента също трябва да бъде пощаден.
Не яжте мазни храни. Тъй като в някои случаи ахалазията може да доведе до рак на хранопровода, съответното лице трябва да прави редовни прегледи. Освен това контактът с други страдащи от ахалазия също може да бъде полезен, където може да се обсъжда стимулираща информация.
Можете да направите това сами
Пациентите, засегнати от ахалазия, страдат от различни здравословни оплаквания, повечето от които се проявяват в приема на храна и храносмилането. Типичните затруднения в храненето, като затруднено преглъщане и честа оригване, могат да бъдат облекчени с лекарствени продукти.
Пациентът приема това преди хранене, например, при което редовното приемане на лекарството трябва винаги да бъде съгласувано с отговорния специалист. Също така често е полезно, ако пациентът насочи цялото си внимание към хранене и преглъщане по време на хранене. Това улеснява справянето с затрудненията при преглъщане и рискът от усложнения като тежко преглъщане може да намалее.
Усещането за пълнота, характерно за ахалазия, особено след ядене, се намалява частично от селекцията на подходящи храни. В този контекст обаче е възможно пациентите да постигнат по-здравословен начин на хранене едновременно. Освен това засегнатото лице намалява храните, които често водят до усещане за пълнота след хранене, като много мазни храни.
От друга страна, при ахалазия съществува риск от неволно загуба на телесно тегло поради нарушен прием на храна. В този случай пациентът се придържа към меню, съставено от лекар или професионален диетолог, за да осигури достатъчен прием на енергия.

.jpg)


.jpg)


.jpg)









.jpg)