Паратиреоиден хормон или. Parathyrin се образува в паращитовидните жлези. Хормонът играе важна роля за регулиране на калциевия и фосфатния баланс.
Какво представлява паращитовидният хормон?
Паратиреоидният хормон (паратирин, PTH) е линеен полипептиден хормон, образуван от паращитовидните жлези (glandulae parathyreoideae, епителни тела), който се състои от общо 84 аминокиселини.
Във взаимодействие с витамин D и неговия пряк антагонист, калцитонин, образуван в щитовидната жлеза, хормонът регулира калциевия и фосфатния баланс на човешкото тяло. В здравословно състояние референтната стойност е около 11 до 67 ng / l в кръвта.
Производство, образование и производство
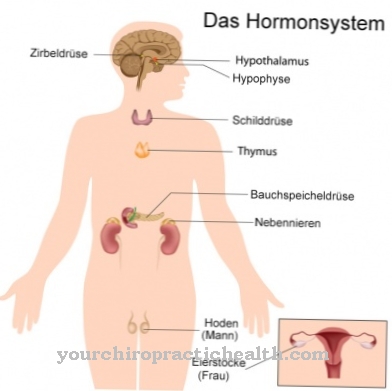
Паратиреоидният хормон се произвежда и отделя (освобождава) от паращитовидните жлези. Паращитовидните жлези са четири малки, приблизително с големина леща, които лежат по двойки вляво и отдясно на щитовидната жлеза.
Пептидният хормон се синтезира в основните клетки, произвеждащи хормон на епителните корпускули и се отделя директно в кръвта поради липсата на независими канали (ендокринна секреция). Първоначално хормонът се формира като прекурсор (предхормон), състоящ се от 115 аминокиселини върху свързаните с мембрана рибозоми. Рибозомите са богати на РНК частици, върху които се осъществява синтеза на протеини в клетките.
След това аминотерминалната последователност е котранслационна, т.е. H. по време на транслацията на тРНК в аминокиселинната последователност. Друг предварителен етап е създаден от 90 аминокиселини (про-паратиреоиден хормон), която се преработва в апарата на Голджи (протеино-модифицираща клетъчна органела) за образуване на готовия паращитовиден хормон.
Функция, ефект и свойства
Паратиреоидният хормон, заедно с витамин D (калцитриол) и тиреоидния хормон калцитонин, регулират нивата на калций и фосфат в кръвта. С помощта на специфични рецептори на мембраната на паращитовидните клетки (така наречените калциеви рецептори, свързани с G-протеин) се определя нивото на калций в кръвта.
Намаляването на концентрацията на калций в кръвта стимулира образуването и освобождаването на паращитовиден хормон в паращитовидните жлези, докато повишеният калций в кръвта инхибира секрецията (отрицателна обратна връзка). Съответно например, хипокалцемията (ниско ниво на калций) образува стимула за освобождаване на паращитовиден хормон. Преките и непреки ефекти на хормона причиняват аденилатциклаза (ензим) в костите и бъбреците, за да стимулира несвързаната концентрация на свободен калций в кръвта.
Остеокластите на костите и реабсорбцията на калций в бъбреците (намалена екскреция чрез бъбреците с урината) са пряко стимулирани. Освен това концентрацията на фосфати в кръвта се намалява чрез повишена екскреция през бъбреците (инхибирана реабсорбция). За да се предотврати деминерализацията на костта, синтезът на витамин D или калцитриол се стимулира паралелно чрез фосфатното ниво (хипофосфатемия), което е паднало по този начин.
Калцитриол насърчава костната реминерализация чрез повишаване на абсорбцията на калций в тънките черва. В същото време получената повишена концентрация на калций в кръвта инхибира отделянето на паращитовидни хормони. Калцитонинът изпълнява аналогична функция, той се освобождава, когато нивото на калций се повиши и насърчава включването на калций в костите, като в същото време инхибира активността на остеокласта.
Постоянното стимулиране на остеокластите води до постепенна загуба на костна маса. Следователно, вторичният хиперпаратиреоидизъм (свръхпроизводството на паратиреоиден хормон) е свързан с остеопороза в напреднала възраст. Фрагмент от паратиреоидния хормон (съставен от аминокиселини 1 до 34) се използва терапевтично като лекарство, което стимулира образуването на кост.
Болести, заболявания и разстройства
По принцип нарушенията на метаболизма на паращитовидните хормони се разделят на така наречените хиперпаратиреоидизми (свръхфункция на паращитовидните жлези) и хипопаратиреоидизми (недостатъчно функциониране на паращитовидните жлези). При хиперпаратиреоидизъм се образува и секретира повече паратиреоиден хормон.
Концентрацията на хормони в кръвта се повишава. Ако хиперфункцията може да бъде проследена до увреждане на самите паращитовидни жлези, е налице първичен хиперпаратиреоидизъм. Обикновено това се причинява от доброкачествени (произвеждащи хормон паратиреоидни аденоми), в много редки случаи от злокачествени тумори (паратиреоидни карциноми).
В допълнение, хиперфункция на паращитовидните жлези във връзка с бъбречни, чернодробни или чревни заболявания, както и с витамин D или. Настъпва калциев дефицит (вторичен хиперпаратиреоидизъм). Липсата на витамин D или калций води до понижено ниво на калций в кръвта, което от своя страна стимулира синтеза на паращитовидния хормон в паращитовидните жлези. С дългосрочно ниско ниво на калций, което също може да се прояви в резултат на бъбречна недостатъчност (бъбречна слабост), паращитовидните жлези трайно синтезират повече паращитовиден хормон.
В дългосрочен план това свръхпроизводство може да доведе до паратиреоидна хиперплазия (свръхрастеж на тъкан в паращитовидните жлези), което от своя страна е свързано с явен, първичен хиперпаратиреоидизъм. При хипопаратиреоидизъм, от друга страна, има намалено производство и освобождаване на паратиреоидния хормон, а концентрацията на паращитовидния хормон в кръвта е намалена. Ако паращитовидните жлези не реагират с повишено освобождаване на паращитовиден хормон, въпреки ниската концентрация на калций, това обикновено може да се дължи на неизправност на паращитовидните жлези (първичен хипопаратиреоидизъм).
Първичният хипопаратиреоидизъм често се причинява от автоимунни заболявания (включително саркоид) или частично отстраняване на тъкан от паращитовидните жлези (отстраняване на епителните клетки или паратиреоидектомия). В някои случаи паращитовидните жлези също се нараняват по време на операция на щитовидната жлеза.
Прогресиращите (напреднали) тумори, както и свръхактивната щитовидна жлеза, могат да причинят хиперкалцемия (трайно повишено ниво на калций), което от своя страна е свързано с намалена концентрация на паращитовиден хормон. Предозирането на витамин D също води до намалено отделяне на паратиреоиден хормон в кръвта.

.jpg)



.jpg)


.jpg)









.jpg)