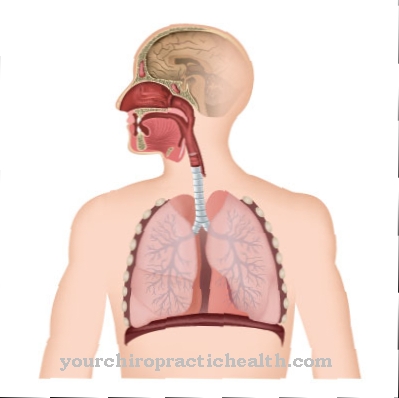
Белите дробове са жизненоважен орган, който е отговорен за обмена на газове в тялото. Въпреки това, някои заболявания и оплаквания могат да нарушат функцията толкова непоправимо, че се налага трансплантация с донорски орган. А Белодробна трансплантация притежава множество възможности и предимства, но също така и рискове, които не бива да се пренебрегват.
Какво представлява трансплантацията на бял дроб?

Белите дробове са сложен орган. Може да се диференцира в левия и десния бял дроб. В зависимост от вида на дискомфорта и степента на увреждане, едното крило, двете крила или отделните лобове се заменят при трансплантация.
Целта е тъканта, която вече не функционира, да се замени със здрав орган, така че жизнените процеси да продължат и животът на пациента да бъде спасен. Преди да може да се използва трансплантация на белите дробове, болестта трябва да е добре напреднала и вече да не се лекува с медикаменти и други терапии. От една страна, делът на донорските органи е ограничен, а от друга, рисковете от трансплантация на бял дроб преобладават в по-малко тежки случаи.
Основата е откриващ задух при пациента и продължителност на живота, която е по-малка от 18 месеца без орган на донора. Увреждането на тъканта се причинява от различни заболявания. Те включват например идиопатична белодробна фиброза, хронична обструктивна белодробна болест или белодробна хипертония. Въпреки това, трансплантацията на белите дробове се счита за крайно средство за всяка болест.
Функция, ефект и цели
Преди да се извърши трансплантацията, много пациенти вече са преминали дълъг път на страдание, който се състои главно от списъка на чакащите. Кой получава един от белите дробове с ограничен донор и кой не зависи от множество фактори и тестове. Те включват например възрастта на пациента и общото здравословно състояние. Ако трансплантацията е одобрена, първата стъпка е времето за подготовка преди операцията.
Целта на тази фаза е да направи индивидуалния риск за съответното лице възможно най-малък. За тази цел областта на гръдния кош се изследва с помощта на рентгенови лъчи и компютърна томография. Правят се белодробни функционални тестове и сърдечни изследвания. За да се изключи наличието на тумори и инфекции, се провежда и лабораторно изследване на кръвта. Времето за подготовка се завършва с психологически доклад; трансплантацията представлява емоционална тежест. Въз основа на документите най-накрая се решава в кой период от време трябва да се извърши операцията. Ако е намерен подходящ орган донор, процедурата се започва незабавно.
В повечето случаи и двата дроба са трансплантирани. Хирургията само на един може да причини сериозна инфекция. За да се отстрани тъканта, първо се прави разрез в гръдния кош. Болната част може да се отстрани през отвора и да се вкара здравият орган. Първо лекарите свързват белодробните бронхи и белодробните вени, а след това белодробните артерии. Когато кръвта е в състояние да циркулира отново, новите бели дробове започват да функционират. Ако трансплантацията е завършена успешно, тъканта се зашива.
След приключване на операцията пациентът първо трябва да остане в интензивното отделение. По правило целта е в рамките на седмица да се премести в друго отделение. Въпреки това, усложненията възникват при около 15 процента от всички белодробни трансплантации, които изискват по-дълъг престой в интензивното отделение. Трансплантацията е придружена от 3 седмичен престой в болница с рехабилитационни мерки. Пациентите трябва да приемат лекарства, които не позволяват на тялото да отхвърли новите бели дробове.
Целта на операцията е да се даде възможност на нарушения обмен на газ да продължи отново правилно. Ако процедурата е приключила успешно, тялото ще може оптимално да снабдява клетките с кислород и в същото време да отделя възникналите отпадни продукти.
Рискове, странични ефекти и опасности
Както при всяка операция, има рискове за здравето, свързани с трансплантация на бял дроб. Те вече са причинени от упойката. Симптоми като тромбоза или инфекции не могат да бъдат изключени. Нечистите шевове могат да доведат до течове и кървене в тъканта.
Проучванията показват също, че около 30 процента от всички пациенти преживяват остър процес на отхвърляне в тялото си с новите си бели дробове поне веднъж в процеса на живота си. Това води до възпаление, тъй като организмът не разпознава новата тъкан като собствени клетки на организма. Вместо това, той произвежда антитела, за да унищожи предполагаемото чуждо тяло. Тези атакуват белите дробове и се развива възпаление. Пациентите забелязват реакцията чрез повишена температура, сухота в устата, нарушена функция на органа, умора и задух.
Лечението с антибиотици и имуносупресори често може да елиминира явлението. През първата година след операцията, пациентите също все по-често се оплакват от инфекции с вируси, гъбички и бактерии. Решаващо за честата поява е отслабената имунна система. По този начин патогените могат лесно да проникнат в тялото и да причинят заболявания там.
Белодробната трансплантация може да причини респираторни усложнения. Те често се основават на стеснени дихателни пътища, които от своя страна се основават на шевовете. Сега обаче съществуват медицински процедури, които са намалили появата на подобни оплаквания. Те включват например стентове, които тялото се разгражда след известно време или малки балони. Редовните проверки са от съществено значение, за да могат да бъдат идентифицирани многобройните възможни рискове на ранен етап. При тях се взема кръв от пациента, тества се функцията на белите дробове и се изследва външният вид на бронхите.

.jpg)




.jpg)


.jpg)









.jpg)