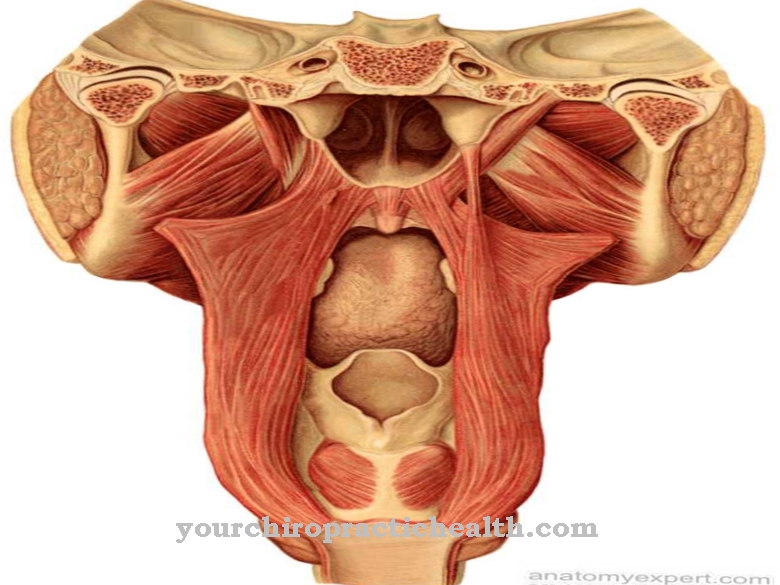
Най- посттромботичен синдром е резултат от флеботромбоза на дълбоките вени на ръката или краката и съответства на задръстване в обратен поток с дефекти на венозните клапи. Причината за PTS е опитът на тялото да се излекува, опитвайки се да направи вените пропускливи отново след тромбоза. Лечението на PTS се фокусира върху компресията и движението.
Какво е посттромботичен синдром?

© vencav - stock.adobe.com
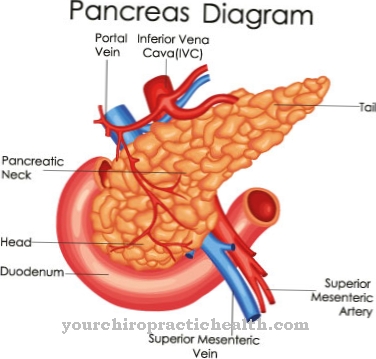
Тромбозите са локални вътресъдови кръвни съсиреци в кръвоносната система. Обикновено те се предхождат от промени в стените на съдовете, нарушения в кръвния поток или промени в състава на кръвта. Флеботромбозата е специална форма на тромбоза, която причинява тромботично запушване на дълбоки вени и е свързана с риска от белодробна емболия.
Дълбоките вени включват дълбоките вени на краката и ръцете. Най- посттромботичен синдром (PTS) обобщава патологичните последици от трайни увреждания в дълбоката система на вените на краката и ръцете. След собствения възпалителен процес на тялото, оклузията често води до увреждане на венозните клапи. Резултатът е хронично задръстване.
Ръцете са по-слабо засегнати от PTS, отколкото краката. Посттромботичен синдром след флеботромбоза може да се развие във венозна недостатъчност. Известни са четири етапа на PTS: етап I с тенденция към оток, етап II с индукция, етап III със склеротични тъканни промени и етап IV с обширни улцерации.
каузи
Причината за PTS е флеботромбозата на дълбоките вени на ръката или краката. Затварянето обикновено е с постоянен характер и продължава няколко дни. Организмът се опитва да разгради съсирека във вената, като започне възпалителен процес в стената на вената. Само рядко съсирекът всъщност се разтваря напълно.
Имунологично възпалителната реакция съответства на опит за самолечение, което трябва да направи жизнените вени отново пропускливи. Възпалението често атакува или разрушава венозните клапи в засегнатата област.
Венозните клапи представляват съществена част от рефлуксния механизъм. Ако бъдат унищожени, засегнатите вени вече не са напълно функциониращи. Именно от този контекст се развива посттромботичният синдром. Почти половината от всички пациенти с тромбоза на дълбоките вени на ръката или краката страдат от явлението.
Симптоми, заболявания и признаци
Пациентите с посттромботичен синдром страдат от комплекс от различни симптоми. Основният симптом е задръстванията в обратния поток в засегнатата вена. Въз основа на това явление възникват анормални усещания в съответните крайници, като усещане за тежест или болка при напрежение.
В резултат на обратното налягане с течение на времето може да се образува оток. Освен това често има ограничена подвижност на засегнатия крайник. Симптомите се появяват и върху кожата на пациента с напредването на синдрома. Най-честите кожни симптоми са трофични нарушения, свързани с изтъняване на кожния епител. Освен това могат да настъпят промени в пигмента.
В много случаи заздравяването на рани в засегнатата област е нарушено. Нарушенията за зарастване на рани могат да се появят след най-малките наранявания, които често са свързани с хронична язва. Язви на долния крак, подуване и болка са съпътстващи симптоми на ПТС. Тежестта на PTS зависи от тежестта на причинителната тромбоза и от лични фактори, като предишни заболявания, професия или пол.
Диагноза и ход на заболяването
Диагнозата на посттромботичен синдром се поставя с помощта на дуплексна сонография или чрез рентгенови изследвания с прилагането на контрастно вещество. Оклузиите на вените, включително байпасните вериги, обикновено се виждат ясно на изображенията. В отделни случаи венозните тромбози не се разпознават в продължение на няколко години.
В тези случаи, посттромботичен синдром може да се развие незабелязано и непредвидимо, преди пациентът дори да е разбрал за предишна тромбоза. За пациенти с посттромботичен синдром прогнозата зависи от тежестта и времето на диагностициране на началната тромбоза. Колкото по-рано се разпознаят тромбозата и асоциираният синдром, толкова по-добра е прогнозата.
Усложнения
При този синдром засегнатите страдат от различни заболявания. По правило тежка парестезия или нарушения на чувствителността се появяват в крайниците. Това може да затрудни ежедневието на пациента, което води до значителни ограничения. В някои случаи засегнатите зависят от помощта на други хора в живота си заради синдрома.
Ограниченията на движение също не са рядкост, така че пациентът може да се нуждае от помощно средство за ходене. Повечето от засегнатите също страдат от нарушено заздравяване на рани. Дори леките наранявания могат да доведат до обилно кървене или рани, които не лекуват. Ставите също често са подути и болезнени. Синдромът има много негативен ефект върху качеството на живот на пациента и може също да доведе до психологически оплаквания или депресия.
Лечението на този синдром обикновено се извършва с помощта на лекарства и компресионни чорапи. Няма усложнения. Различни терапии са необходими и за трайно облекчаване на симптомите. Синдромът обикновено не намалява или влияе по друг начин на продължителността на живота.
Кога трябва да отидете на лекар?
Лекар е необходим в случай на внезапни или интензивни нарушения в кръвния поток. Ако те спират или се увеличават по интензивност, те трябва да се разбират като предупреждение от организма. Необходими са действия, тъй като в тежки случаи могат да се развият остри опасни за здравето състояния.
Ограниченията за движение, нестабилна походка, замаяност или вътрешна слабост трябва да бъдат представени на лекар. Ако има промени в тена, необичайни усещания по кожата или болка, съответният човек се нуждае от помощ. Изтръпване на крайниците, усещане за изтръпване по кожата и нарушено възприятие се считат за необичайни. Те трябва да бъдат представени на лекар веднага след като продължат да не са в течение на няколко дни или седмици.
Подуване, образуване на язви или оток трябва да се изясни от лекар. Консултирайте се с лекар, ако сте чувствителни към натиск, имате промени в слоевете на кожата или ако чувствате вътрешна тежест. Трябва да се изследват и лекуват нередности в естественото заздравяване на рани, повишена телесна температура или общо усещане за заболяване.
За болестта е характерно, че дори и малки рани показват проблемно развитие. Ако засегнатото лице забележи намаление на физическите показатели, ако умората се развива бързо, ако се развие общо неразположение или има ниско ниво на устойчивост, трябва да се потърси медицинска помощ.
Лечение и терапия
За пациенти с посттромботичен синдром основният принцип на използването на компресия е фокусът на лечението. Компреси могат да се прилагат външно чрез прилагане на компресионни превръзки или могат да се инициират с медицински компресионни чорапи. Мускулната помпа трябва да се активира по време на компресионната терапия.
Поради тази причина пациентът трябва редовно активно да движи засегнатия крайник, например като кара колело или ходи. Единиците за упражнения не трябва да претоварват засегнатия крайник. Следователно трябва да се избягват екстремните спортове за издръжливост. В състояние на покой засегнатият крайник е идеално повдигнат, за да облекчи допълнително увредената венозна система.
В отделни случаи на пациентите се прилагат диуретични лекарства. Антикоагулант с инхибитори като кумарините се използва по-често за предотвратяване на повторна тромбоза. Основният принцип за времето на терапията е да ходите и да лежите, вместо да стоите и седите. Неотдавнашното минало показа, че постоянната компресивна терапия сама по себе си не може да противодейства на болестта в достатъчна степен.
Следователно движението е неизбежна стъпка в терапията. В тежки случаи на PTS може да се наложи да бъдат заменени увредените вени. За целта се трансплантират или донорни вени, или части от вени се произвеждат по съвременна технология като 3D принтера и се използват за пациента.
предотвратяване
Посттромботичният синдром може да бъде предотвратен, доколкото може да се предотврати тромбозата на дълбоките венозни системи. Докато няма тромбоза, не може да се развие посттромботичен синдром. В контекста на тромбозата превантивните мерки включват например балансирана диета с достатъчен прием на течности и много физически упражнения. Въздържанието от никотин също се счита за превантивна мярка. Освен това не се препоръчват дълги периоди на седене или стоене.
== последваща помощ Почти всеки втори пациент развива посттромботичен синдром след дълбока венозна тромбоза. След това оплакванията могат да станат толкова тежки, че да доведат до масивни увреждания в ежедневието и способността за работа. Пълното изцеление едва ли е възможно, така че последващата грижа цели да подобри притока на кръв и да намали съществуващата болка.
Следователно последователното и редовно последващо лечение с последващи прегледи е от съществено значение. Основните стълбове за последващо лечение са последователна компресивна терапия с компресионни чорапи (обикновено за цял живот) и поддържане и подобряване на мобилността на засегнатите пациенти. Това се прави, наред с други неща, чрез адаптирана физиотерапия с подобряване и поддържане на мускулната активност в засегнатите области.
Това гарантира по-добра функция за изпомпване на мускулите. Това от своя страна намалява симптомите на задръстванията. По-специално, трябва да се предотврати синдрома на артрогенната конгестия (сковаване на глезените). По същия начин ефективно и необходимо е предписването на лимфен дренаж за предотвратяване на чувствата на напрежение и симптоми на задръстване.
Освен това трябва да се вземе предвид внимателната грижа за кожата. Кожата е по-податлива на наранявания и инфекциозни патогени, което в най-лошия случай може да доведе до усложнения като сепсис. Ето защо трябва да се извършват редовни медицински прегледи, както беше споменато, за да се противодейства на развитието на венозни язви.
Можете да направите това сами
В случай на посттромботичен синдром (PTS), пациентът винаги трябва да бъде активен. Защото особено когато болестта все още не е твърде напреднала, много упражнения помагат на тялото да противодейства на страничните ефекти на синдрома. Независимо дали са засегнати вените на ръцете или краката, се препоръчват спортове и упражнения като туризъм, колоездене, ходене и др.
Като цяло за пациента важи следното правило: „По-добре да бягате и да лежите, отколкото да стоите и седите.“ Въпреки това, особено когато лежите, трябва също да гарантирате, че засегнатите крайници са постоянно повдигнати. В същото време засегнатите области трябва да бъдат компресирани. Това се прави най-добре с опорни чорапи и / или компресионни превръзки. Според указанията на лекаря те обикновено трябва да се носят постоянно. Тъй като това често се възприема като неприятно от пациента, тази терапевтична мярка изисква високо ниво на съответствие. Компресионният чорап или маркуч не само поддържат венозната система, но и предпазват кожата от наранявания.
Ако посттромботичният синдром (PTS) вече е напреднал, пациентите често страдат от задържане на вода и възпаление на ставите. Пациентът може сам да охлади възпалението. В случай на задържане на вода, трябва да се обърнете към лекар, който може да Ви предпише водни средства (диуретици).




.jpg)









.jpg)