Парентералното или не орално приложение на хепарин с цел инхибиране на коагулацията на кръвта е хепаринизация Наречен. Или по-малко действащият нискомолекулен хепарин се използва за профилактика на тромбози и емболии, или нефракциониран хепарин за лечение на тромбози и емболии.
Най-честите показания за превантивна употреба на класическия антикоагулант са операции, предсърдно мъждене и изкуствени сърдечни клапи, изработени от небиологичен материал.
Какво е хепаринизация?

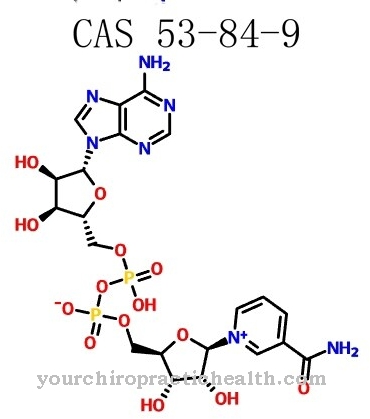
Хепарините са полизахариди, които принадлежат към гликозаминогликаните с променлив брой аминозахариди. Хепарините с дължина на веригата повече от пет монозахариди имат антикоагулантно действие.
С дължина на веригата от 5 до 17 монозахариди те се наричат хепарини с ниско молекулно тегло (LMWH), а от дължина на веригата от 18 или повече монозахариди се наричат нефракционирани хепарини (UFH). LMWH и UFH имат свойството да свързват определени тромбини много ефективно, така че коагулационната каскада се прекъсва и обяснява антикоагулантните свойства на хепарините. Когато прилага хепарин, медицинското слово обикновено прави разлика между пълна хепаринизация с UFH и хепаринизация с LMWH. Пълна хепаринизация с UFH (по избор също и с LMWH) се използва за лечение на остра емболия или тромбоза.
Хепаринизацията с бавно действащ NHM е предпазна мярка за безопасност в ситуации или състояния, които могат да провокират образуването на кръвни съсиреци. В лабораторната медицина терминът пълна хепаринизация се отнася до добавяне на хепарин към проби от цяла кръв и намокряне на устройствата, които влизат в контакт с кръв, за да се предотврати коагулацията.
Функция, ефект и цели
Съсирването на кръвта е сложен процес, в който участват редица фактори на коагулация, които трябва да гарантират, че кръвта не се съсирва на неправилното място в неправилен момент. В случай на външни наранявания ситуацията все още е сравнително проста, тъй като наличието на молекулен кислород във въздуха може да ускори коагулацията.
В случай на вътрешно кървене е много по-трудно да се контролира необходимата коагулация, за да се разграничи вътрешното кървене, при което коагулацията е от съществено значение, от други ситуации, при които кръвта трябва да тече през стеснени съдове. В този случай коагулацията, която води до образуване на тромби, може да не е животоспасяваща, а животозастрашаваща. Независимо от това, определени ситуации са предопределени за образуването на тромби, което може да причини тромбоза на едно място или емболия, ако се разпространи на друго място. В случаите, в които са известни рискове за развитието на тромби, сравнително слаба доза хепаринизация с предимно хепарин с ниско молекулно тегло се провежда по профилактични причини.
Антикоагулантният ефект има за цел да противодейства на образуването на тромби, което може да доведе до тромбоза, емболия, инфаркт или инсулт. Необходимият хепарин не трябва да се приема през устата, тъй като хепаринът не може да се абсорбира от храносмилателната система. Поради това хепаринът обикновено се инжектира подкожно или венозно.
Очевидно еволюцията не счита тази възможност за важна, тъй като организмът сам синтезира необходимото количество хепарин - главно от мастоцитите на имунната система - но кръвната плазма не може по естествен начин да достигне концентрация, която би била достатъчна за профилактика. Обикновено хепаринизацията се извършва преди и след операцията и ако предсърдното мъждене продължава.
В случай на изкуствени сърдечни клапи, които не са направени от биологичен материал, се препоръчва през целия живот хепаринизация или друга подходяща форма на антикоагулация. Освен това има голям брой други показания, за които се препоръчва хепаринизация. Почти всички други индикации могат да бъдат свързани с тромбози, емболии или локални инфаркти, които вече са се появили и са били лекувани. В случай на пълна хепаринизация с нефракционирани хепарини, трябва да се провери частичното време на тромбопластин, за да може да се определи правилната доза.
Рискове, странични ефекти и опасности
Пълната хепаринизация с UFH в крайна сметка винаги включва изминаване на определен канал между предозиране и недозиране. Недозирането в крайна сметка предлага твърде малък превантивен ефект срещу образуването на тромби и по този начин недостатъчна защита срещу тромбоза, емболия, инфаркт на миокарда и инсулт, без факта, че фактите се забелязват, освен ако не се провери времето за тромбопластин, което позволява да се правят изводи за защитата на коагулацията.
Предозирането веднага е по-проблематично, защото може да доведе до вътрешно кървене. С хепаринизация - особено с UFH - в редки случаи може да се развие индуцирана от хепарин тромбоцитопения (HIT) от тип I или II.HIT тип I се свързва с временно намаляване на броя на тромбоцитите, което обикновено отново се увеличава автоматично, така че обикновено не е необходимо специфично лечение. Тип HIT тип II, който се появява, когато имунната система реагира на хепаринизацията с антитела, е много по-проблематичен. От една страна, броят на тромбоцитите спада до по-малко от половината от нормалната стойност и ефектът на хепаринизация е обратен.
Тенденцията кръвта да се съсирва не се инхибира, а се увеличава, така че рискът от тромбоза или емболия се увеличава. Дългосрочното лечение с хепарин може да доведе до остеопоротични ефекти с измеримо намалена костна плътност и фрактури на тялото на прешлени. Ако се забележи една от сериозните нежелани реакции, хепаринът трябва да бъде прекратен и трябва да се използва друг антикоагулант.
Рядък страничен ефект от хепаринизация е обратимо увеличаване на трансаминазите в кръвната плазма, което обикновено е индикация за увреждане на черния дроб или сърцето. Трансаминазите играят важна роля в метаболизма на аминокиселините за трансфера на амино групи. Трансаминазите обикновено се намират в цитозола на клетките, а не като свободни ензими в кръвта.







.jpg)

.jpg)